Por Dr. Luciano Juri y Dr. Fabián de Rosa
Introducción:
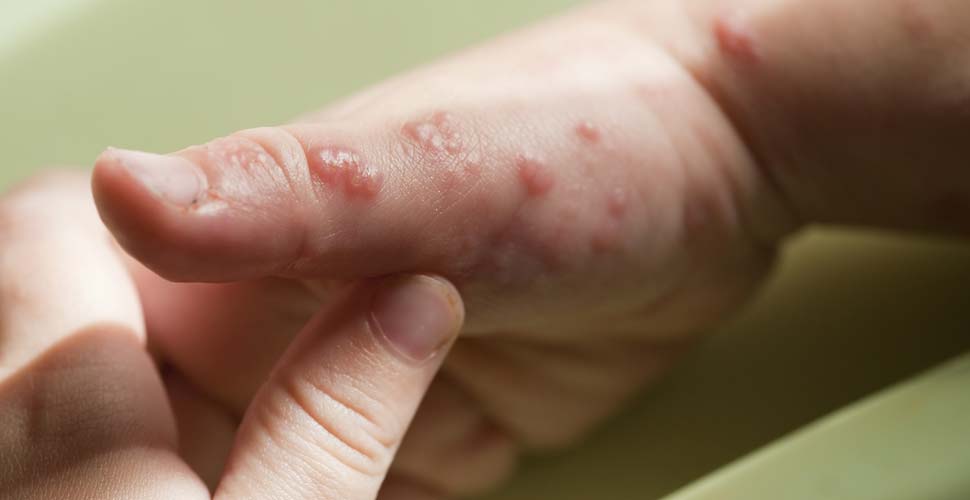
El Herpes Zoster (HZ) es una enfermedad caracterizada por dolor radicular unilateral (de una raíz nerviosa) y una erupción cutánea vesicular que por lo general se limita a la zona de piel inervada por la raíz nerviosa comprometida. Resulta de la reactivación de una infección endógena por el virus Varicela Zoster (VZV) que ha persistido en forma latente dentro de los ganglios sensoriales (raquídeos o craneales) después de un ataque anterior de varicela.
Un síntoma importante de HZ es el dolor que precede y acompaña al exantema característico y que con frecuencia persiste después que el mismo ha desaparecido, complicación conocida como neuralgia posherpética(NPH).
El dolor de ambas fases (aguda y neuralgia posherpética) es muy intenso y tiene una repercusión muy importante en la calidad de vida, lo que explica la gran morbilidad del HZ.
Generalidades:
El HZ afecta a la mitad de las personas por encima de los 85 años de edad.
Muchos casos se autolimitan, pero el dolor puede llegar a ser causa significativa de sufrimiento conduciendo a largos períodos de morbilidad. Los síntomas pueden interferir bastante con el sueño, el apetito, o en la actividad sexual, sumándosele a todo eso que un porcentaje considerable de pacientes puede desarrollar una neuralgia posherpética y continuar con dolor por meses o años luego de la resolución del exantema.
La posibilidad de infección por HZ agudo se incrementa con el deterioro del sistema inmunitario, pudiendo ser debido a edad avanzada, enfermedad o quimioterapia.
La incidencia de HZ entre gente sana por debajo de los 20 años de edad es de aproximadamente 1 en 1000; la misma se hace 5 a 10 veces más probable para aquellos por encima de los 80 años. En forma similar el desarrollo de NPH se ve incrementada con la edad, ya que casi hasta de un 70% de pacientes no tratados por encima de los 70 años persistirán con dolor. Además, la edad avanzada se asocia a persistencia de síntomas y severidad de los mismos (aproximadamente la mitad de pacientes mayores de 70 años reportan aumento del dolor en el último año de enfermedad).
En contraste, el riesgo de sufrir NPH no se ve incrementado en individuos inmunocomprometidos, no así la incidencia de infección aguda por HZ siendo mucho más común y severa en síntomas en aquellos pacientes portadores de enfermedades que deterioran la inmunidad celular como la infección por HIV, linfomas, tratamientos antineoplásicos, drogas inmunosupresoras en pacientes transplantados, y también el uso de esteroides.
Así desde una perspectiva patogénica y terapéutica, es necesario distinguir cuanto menos tres fases en la infección por HZ:
- Prodrómica
- Fase Aguda (desde el inicio del exantema hasta la curación)
- Neuralgia Posherpética (NPH). Esta complicación se caracteriza por tres tipos de dolor:
- dolor profundo, espontáneo quemante
- dolor espontáneo intermitente, lancinante o punzante
- dolor disestésico provocado por estímulos normalmente innocuos, como el tacto leve o la exposición al frío (alodinia) y que duran mucho más tiempo que el estímulo (hiperpatía).
El HZ agudo comúnmente se caracteriza por la aparición de un rash en un grupo cerrado de vesículas con eritema de base, casi siempre unilateral que afecta uno o dos dermatomas (territorio cutáneo inervado por una raíz nerviosa). Los más frecuentemente afectados son los torácicos en un 50 a 55% de los casos, le sigue el compromiso lumbar con aproximadamente el 13%, el cervical entre un 11 y un 14%, y los nervios craneales aproximadamente entre el 12 y el 14% (10 al 15% de los casos corresponde a la rama oftálmica del nervio trigémino).
Progresión del cuadro clínico: La primera manifestación (pródromos) en muchos pacientes es el dolor, especialmente en personas de edad avanzada, y usualmente precede a la erupción de la piel por algunos días o semanas. En 60 a 90% de las personas con HZ y capacidad inmunitaria normal, el exantema se acompaña de dolor, siendo raro en los más jóvenes (90% de pacientes mayores de 60 años).
Se describe agudo, en puñalada, punzante, terebrante, taladrante, caliente; pudiendo ser constante o intermitente. Cabe señalar además, que unos cuántos pacientes experimentan esta neuralgia segmentaria aguda sin desarrollar nunca la erupción cutánea, manifestación conocida como zoster sin herpes. Un aumento concurrente del título de anticuerpos de VZV comprueba que esos episodios de neuralgia se deben a la reactivación del virus latente.
Aunque existen severas complicaciones del HZ (oftálmicas, esplácnicas, cerebrales, motoras) la más común en adultos inmunocompetentes es la NPH, definida como el dolor que continúa meses o años después de que el rash ha curado. Aunque ha sido definida en diversas ocasiones, los datos más recientes sostienen la siguiente clasificación:
- NPH aguda es la que aparece dentro de los 30 días de comienzo del rash
- NPH subaguda se hace presente entre los 30 y 120 días después del rash
- NPH definida como el dolor que va más allá de los 120 días desde la aparición del rash.
Los factores de riesgo más evidentes para padecer NPH son la edad avanzada, dolor severísimo durante el episodio agudo, rash severo, dolor prodrómico en el dermatoma afectado antes de la aparición de las vesículas. Los pacientes con todos esos factores, tienen entre un 50 y 75% de riesgo de persistir con dolor seis meses después de haber aparecido el exantema.
Más del 90% de las personas que sufren NPH refieren dolor con el suave contacto de la ropa (alodinia), además de áreas de anestesia y déficit térmicos, táctiles y de sensación de vibración que involucra los dermatomas afectados.
La NPH a menudo se presenta como dolor que nunca se resolvió, posterior a un episodio de zoster agudo. Raramente ha sido reportada que ocurra meses o años después de la resolución del evento inicial. Dichos episodios ocurren respetando la distribución del rash inicial, y son precipitados por eventos específicos que deterioren la inmunidad.
Origen del dolor: El dolor agudo probablemente es producido por la inflamación asociada con el movimiento de partículas virales desde los nervios hacia la piel y los tejidos subcutáneos, y por el daño causado a dichas estructuras nerviosas. De esta forma la actividad de las aferencias de neuronas primarias que responden al daño tisular causan cambios en el cuerno posterior del asta dorsal medular, sensibilizando la entrada de impulsos dando como resultado una actividad espontánea constante capaz de mantener dolor en ausencia de continuo daño tisular. La lesión aguda en el ganglio periférico y las neuronas en el ganglio sensorial produce una “andanada de señales” aferentes que, además de causar dolor prodrómico neuropático, induce cambios prolongados en la fisiología de las neuronas de segundo orden del asta dorsal medular. Estos cambios, muchos de los cuáles son mediados por la liberación de aminoácidos excitadores en particular el glutamato que activa los receptores N-metil-D-aspartato (NMDA), incluyen alteraciones en la expresión de genes y sensibilización central (Wind up), es decir inducción de un estado hiperexcitable caracterizado por umbrales de reacción disminuidos, desencadenamiento prolongado de impulsos y descargas espontáneas.
La persistencia de esta respuesta podría explicar la continuidad del síntoma en la NPH.
Tratamiento de la infección por HZ y prevención de la NPH
El tratamiento de la infección por HZ incluye además de la terapéutica instaurada en fase aguda, la prevención del desarrollo de la NPH. Los pacientes deben recibir tratamiento de los síntomas en dicha fase debiéndose considerar la severidad de los mismos y la valoración de los factores de riesgo existentes. En menores de 50 años la terapéutica es en gran parte sintomática, ya que la gran mayoría de los mismos resuelven sin tratamiento específico. Resulta importante destacar, que personas por encima de esa edad, sin tener en cuenta otro tipo de factor de riesgo, poseen grandes chances de desarrollar la neuralgia posherpética; por lo que se les debe ofrecer tratamiento.
Para inhibir la replicación del virus Varicela Zoster (VZV) se utilizan agentes antivirales como el aciclovir, famciclovir, y valaciclovir, que aceleran la curación del rash y reducen la severidad y duración del dolor agudo por la atenuación de la severidad de la infección aguda y del daño neural (que es la causa que determina la NPH).
Otro gran tema de debate son los corticoides. No se recomienda usarlos en forma aislada, pero en combinación con la terapia antiviral (cuidando siempre que no haya contraindicaciones) acelerarían el retorno a la calidad de vida premórbida en pacientes con alto de riesgo de sufrir NPH.
No obstante, una gran parte del tratamiento es el control de los síntomas por lo que el uso de AINEs y en algunos casos de opioides fuertes, es necesario.
Antivirales: Interfiere en la síntesis de ADN viral afectando en forma temprana su replicación y acelerando el proceso de curación. Sin embargo la eficacia de estas drogas en la prevención de la NPH es aún incierta. Existen serios estudios randomizados placebo controlados, demostrando que tanto aciclovir, famciclovir, y valaciclovir, tienen efecto significativo sobre el dolor causado por HZ en fase aguda. Las tres drogas reducirían el dolor durante los primeros días de tratamiento.
Un análisis de cinco estudios clínicos concluyeron que el tratamiento con 800 mg/día de aciclovir por vía oral iniciado en las primeras 72 hs. de aparición del exantema, puede disminuir la incidencia de dolor residual a seis meses en un 46% de adultos inmunocompetentes.
La adecuada prescripción de aciclovir en el HZ agudo es de 800mg 5 veces por día por 7 a 10 días.
Corticoides: Han sido utilizados con el fin de reducir la incidencia o duración de la NPH. Existen varios estudios que no pudieron demostrar la posibilidad de ese beneficio.
Agentes tópicos: Se han utilizado muchas terapias tópicas utilizando antiinflamatorios con buenos resultados. Como el zoster incluye procesos inflamatorios agudos, al parecer dicha terapéutica sería una conducta razonable. Si embargo la inflamación no solo se encuentra en el nervio periférico, sino también centralmente en el ganglio de la raíz dorsal y en el asta dorsal medular. Por consiguiente es posible que sean limitados los buenos resultados de estas formas terapéuticas.
Además de los AINEs, otro de los fármacos propuestos en esta modalidad terapéutica es la capsaicina que por su capacidad irritante genera una reducción de la sintomatología local de entre un 33% y un 42% según la concentración de la droga (ensayo practicado por Schuster en Honolulu).
Los anestésicos locales en forma de gel o parches, pueden proveer alivio temporario de síntomas; a menudo si son usados en combinación de medicación por vía oral.
Se ha demostrado moderado beneficio con la aplicación de un gel de lidocaína al 5% en el área referida de dolor, al ser comparada con un vehículo inerte.
Analgésicos sistémicos: Pueden llegar a ser beneficiosos ya que al existir un componente inflamatorio importante, resulta adecuada la asociación de un fármaco antiinflamatorio no esteroide más un opioide. Los resultados han demostrado efectividad sobre todo en pacientes no complicados con dolor de intensidad moderada. La utilización de medicación opioide es razonable en los casos que derivan hacia NPH y en aquellos que mostraron resistencia otras terapias farmacológicas y no farmacológicas.
Bloqueos simpáticos: Si bien de todos los tratamientos postulados es el que más controversia presenta; está visto que el bloqueo simpático con anestésicos locales proporciona alivio del dolor en agudo, no siendo igual de eficaz en la NPH.
Acupuntura y la Electro-acupuntura: Son herramientas adecuadas que complementan y suplementan el tratamiento del dolor, tanto en la fase aguda así como en el tratamiento y rehabilitación de la neuropatía posherpética; ampliando el abanico terapéutico
Prevención y manejo de la NPH.
La secuela más temida del HZ es sin lugar a dudas la NPH. El 20% de pacientes mayores de 50 años de edad, continúan acusando dolor a los seis meses posteriores al exantema a pesar del tratamiento antiviral instaurado.
Establecida, la NPH puede llegar a ser intratable y conducir a un sufrimiento crónico que interfiera en todos los actos cotidianos de una persona. Más allá de cualquier terapéutica elegida deberá incluirse la asistencia psicológica, como también la necesidad de consejos claros con respecto a su padecimiento que contengan a la persona en cuestión. La combinación de terapias es lo más comúnmente observado para abordar los múltiples mecanismos supuestos de dolor neuropático.
Antidepresivos: Se ha comprobado que los antidepresivos tricíclicos (ATC) son útiles en diversos estados de dolor neuropático, en especial cuando tiene una calidad disestésica o ardorosa prominente. Estas drogas inhiben la recaptación de norepinefrina y serotonina en el sistema nervioso central potenciando las vías de control de dolor del propio paciente.
Drogas analgésicas: Los analgésicos suaves como la aspirina u otros AINEs, tienen valor limitado en pacientes con dolor herpético agudo o NPH. Los opioides resultan ser más efectivos dada su mayor potencia analgésica y pueden ser combinados con otras medicaciones para mejorar el manejo de los síntomas.
Anticonvulsivantes: Estos fármacos son muy utilizados sobretodo en el dolor de características neuropáticas. El daño neural que ocurre con el HZ origina impulsos espontáneos y ectópicos en los segmentos dañados.
La carbamacepina y gabapentina son usados con buenos resultados.
Técnicas neuroestimuladoras: Varias publicaciones indican la eficacia de la estimulación eléctrica transcutánea (TENS). Aunque no se comprende bien el mecanismo de analgesia, se piensa que la estimulación de alta frecuencia y baja intensidad, actúa por activación selectiva de aferentes mielinizadas grandes, que inhiben la transmisión del dolor por el asta dorsal. En contraste la estimulación de baja frecuencia y alta intensidad produce analgesia prolongada reversible con naloxona.
Conclusiones
En este apartado se enumeran las premisas a tener en cuenta en los casos de HZ agudo (incluida la neuritis herpética aguda) y NPH. El tratamiento antiviral temprano (no más allá de las 72 horas de aparición del rash) reduce la diseminación del virus, acelera la resolución y curación del exantema, disminuye el dolor en fase aguda y también puede reducir la frecuencia de NPH, aunque esto no se ha establecido con claridad.
El Aciclovir está indicado en dosis de 800 mg cinco veces al día; el famciclovir en dosis de 500 a 750 mg tres veces al día; y el valaciclovir 1000mg también tres veces al día. Ninguno de los fármacos mencionados demostró ser superior con respecto al otro. Cualquiera de los antivirales deberá ser administrado durante un lapso de 7 a 10 días por vía oral en individuos inmunocompetentes. Los antivirales tópicos no tienen lugar alguno excepto como coadyuvantes de la terapia antiviral sistémica en la afección ocular.
Con respecto a los ATC deben ser comenzados en todos aquellos pacientes con dolor agudo moderado a severo. Todos demostraron igual eficacia para causar alivio en etapa aguda. La desipramina es mejor tolerada por los individuos de edad avanzada y podría ser la droga de elección en dicha población. Dosis progresivas escalonadas durante un período de dos semanas, pueden requerirse para obtener el máximo beneficio. Una dosis de comienzo en forma general sería de 10 mg en una sola toma nocturna. Los individuos con antecedentes anginosos o que evidencian prolongación del intervalo QT, deberán estar en óptimas condiciones antes de considerar el tratamiento con antidepresivos tricíclicos.
La terapia opioide puede iniciarse con cualquiera de los fármacos disponibles en este rubro; el efecto analgésico óptimo será mayormente alcanzado con dosis administradas a intervalos regulares preestablecidos, no “según necesidad”.
Los opioides y ATC aparecen como los fármacos que aportan mayores beneficios. Generalmente son administrados simultáneamente puesto que los tricíclicos no causan alivio efectivo de forma inmediata; frecuentemente a estos se les atribuye el mejoramiento en el sueño y combinados con opioides derivan en un significante decremento del dolor y mejoría del estado de vida cotidiano. Entre ambos producirían un importante efecto analgésico evidenciable en la primera semana de tratamiento. La terapia con corticoides debe ser considerada en aquellos pacientes que ven alterada su calidad de vida, se encuentran condicionados por el dolor en agudo, y por ende no posean contraindicación alguna para recibirlos. Deben ser utilizados en combinación con la terapia antiviral y en aquellos individuos mayores de 50 años, ya que son los que presentan riesgo aumentado de desarrollar dolor prolongado en el tiempo. La terapéutica sugerida se mantendrá durante tres semanas; con prednisona por vía oral 60 mg/día la primera semana; 30 mg/día la segunda; y 15 mg/día la tercera. Aunque es posible que la adición de dosis altas de corticoides a la terapia antiviral confiera el beneficio adicional de una curación acelerada temprana del exantema, más una disminución en la incidencia y gravedad del dolor agudo, no parecen tener efecto importante sobre la incidencia, intensidad, o resolución de la NPH.
En aquellos pacientes en los cuáles no se evidencia respuesta satisfactoria con las terapéuticas antes mencionadas, debería considerarse el bloqueo nervioso en forma temprana; considerando siempre que se encuentre libre de contraindicaciones en la región afectada. Ya sea en forma intermitente o en infusión continua, ambas modalidades son igual de efectivas pudiendo calmar el dolor en forma más profunda y prolongada.
El gel de lidocaína puede ser también considerado para proveer alivio. Los drogas anticonvulsivantes, particularmente la gabapentina, pueden ser adicionadas si el alivio no es completo con las medidas adoptadas.
También la lidocaína sistémica puede ser ensayada con el objetivo de saber si el dolor es sensible al bloqueo de los canales de sodio.
En todos los casos la modulación del dolor obtenida por la acupuntura (en su forma tradicional y/o como electroacupuntura), es un complemento terapéutico invalorable al momento de aliviar el sufrimiento del paciente.
Como comentario final se puede decir que, cuánto más temprano se inicie el tratamiento mejor éxito se tendrá en el alivio del dolor agudo y se disminuirá la chance de padecer NPH.
Bibliografía
Ø Epidural clonidine relieves itractable neuropathic itch associated whit herpes zoster related pain. Reg. Anesth. Pain Med. 2003; 28, 344-346.
Ø Capsaicin patch eases PHN pain. Medscape medical news 2003. Larry Schuster. Abril 3; 2003; Honolulu.
Ø Bloqueo simpático con ropivacaína 0.25% en dolor por herpes zoster agudo. Rev. Mex. Anest. 1998; 21: 151-158.
Ø Pain associated whit herpes zoster infection. Dana Crovo, MD; Zahid H. Bajwa,MD; Carol Warfirld,M. Oct. 12, 1999. Copyright 2000 Up to date, Inc. (800) 998-6374.(781) 237-4788.
Ø Treatment of herpes zoster and postherpetic neuralgia. BMJ.2003. Apr. 5, 326: 748-750.
Ø Herpes zoster agudo y neuralgia postherpética. Mark Wallace, MD y Michael N.
Ø Oxman, MD. Departamento de anestesiología medicina y patología. Universidad de California, San Diego, La Jolla, California.
Dr. Luciano Juri
(UBA) - M.N. 97.767